บทความสุขภาพและการรักษา

สำรวจคุณภาพการนอนด้วย Sleep Test คืออะไร? ใครบ้างที่ควรตรวจ
Sleep Test คือการตรวจวิเคราะห์คุณภาพการนอนอย่างละเอียด เพื่อค้นหาความผิดปกติหรือปัจจัยที่ส่งผลกระทบต่อการนอนหลับ ซึ่งอาจเป็นต้นตอของปัญหาสุขภาพต่างๆ
สารต้านอนุมูลอิสระ Antioxidant - Test
สารต้านอนุมูลอิสระ Antioxidant คือ
รู้จักกับ มะเร็งหัวใจ (Cardiac cancer)
รู้จักกับ มะเร็งหัวใจ (Cardiac cancer)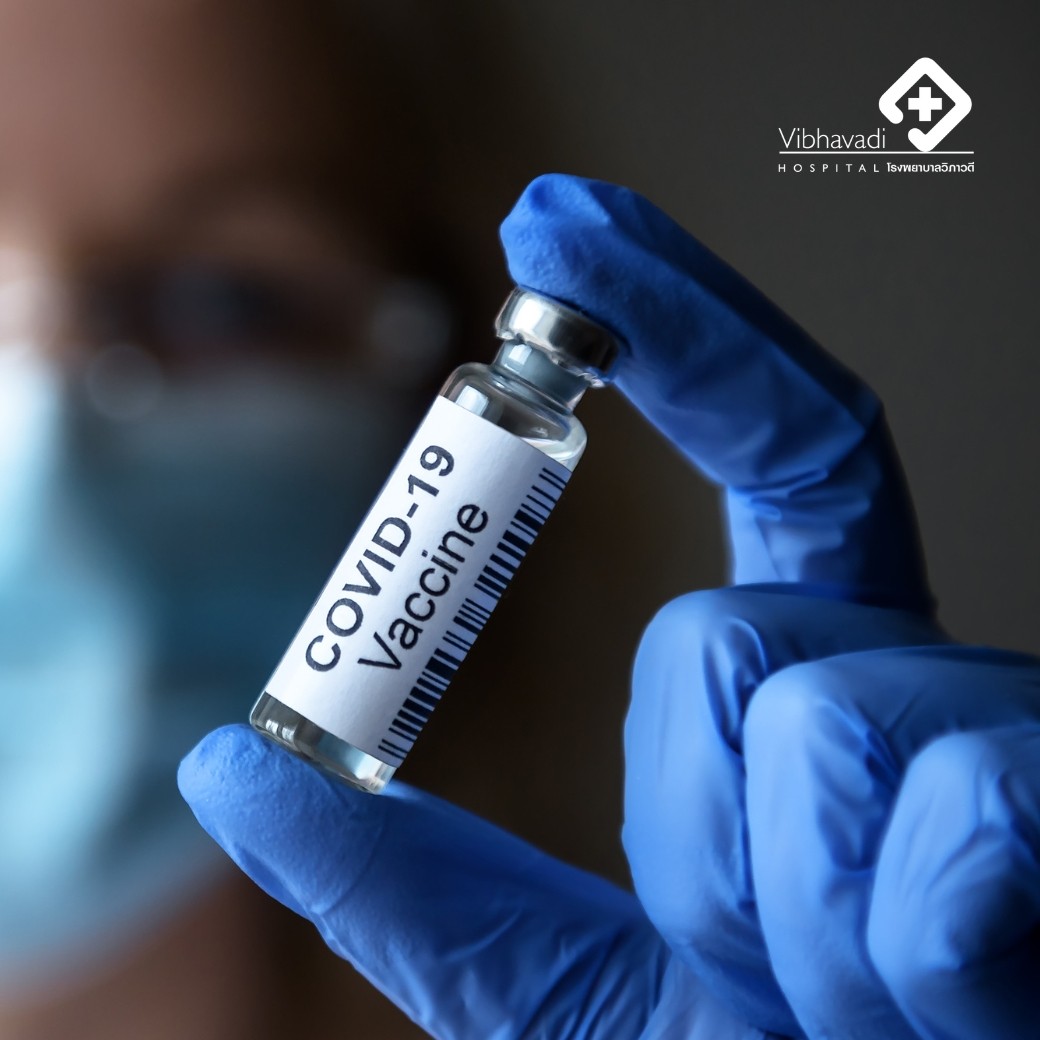
การฉีดวัคซีนป้องกันโควิด 19 มีประโยชน์กว่าการไม่ฉีด
การฉีดวัคซีนป้องกันโควิด 19 มีประโยชน์กว่าการไม่ฉีด
“DNA Testing” นวัตกรรมเพื่อการประเมินและดูแลสุขภาพเฉพาะบุคคล
“DNA Testing” นวัตกรรมเพื่อการประเมินและดูแลสุขภาพเฉพาะบุคคล
แน่นอก แยกให้ออก : หัวใจวาย หรือ กรดไหลย้อน?
แน่นอก แยกให้ออก : หัวใจวาย หรือ กรดไหลย้อน?
โรคคาโรชิซินโดรม (Karoshi Syndrome)
โรคคาโรชิซินโดรม (Karoshi Syndrome)
ไข้หวัดใหญ่ในผู้สูงอายุต่างจากไข้หวัดในคนทั่วไปอย่างไร
ไข้หวัดใหญ่ในผู้สูงอายุต่างจากไข้หวัดในคนทั่วไปอย่างไร
โรคติดเชื้อเอนเทอโรไวรัส (Enterovirus Diseases): โรคมือ เท้า ปาก (HFMD)/ โรคแผลในคอหอย (Herpangina)
โรคติดเชื้อเอนเทอโรไวรัส (Enterovirus Diseases): โรคมือ เท้า ปาก (HFMD)/ โรคแผลในคอหอย (Herpangina)
ภัยจากน้ำท่วม โรคติดต่อและสุขภาพที่ควรระวัง
ภัยจากน้ำท่วม โรคติดต่อและสุขภาพที่ควรระวัง
โรคฝีดาษลิง ฝีดาษวานร หรือ Monkeypox
โรคฝีดาษลิง ฝีดาษวานร หรือ Monkeypox
ลดน้ำหนักไม่ลงเสียทีมีแต่น้ำหนักขึ้น ตรวจอะไรบ้างดีนะ ?
ลดน้ำหนักไม่ลงเสียทีมีแต่น้ำหนักขึ้น ตรวจอะไรบ้างดีนะ ?
ทำไม ‘ผู้หญิง’ ถึงขาด ‘ธาตุเหล็ก’ ได้บ่อย ๆ ?
ทำไม ‘ผู้หญิง’ ถึงขาด ‘ธาตุเหล็ก’ ได้บ่อย ๆ ?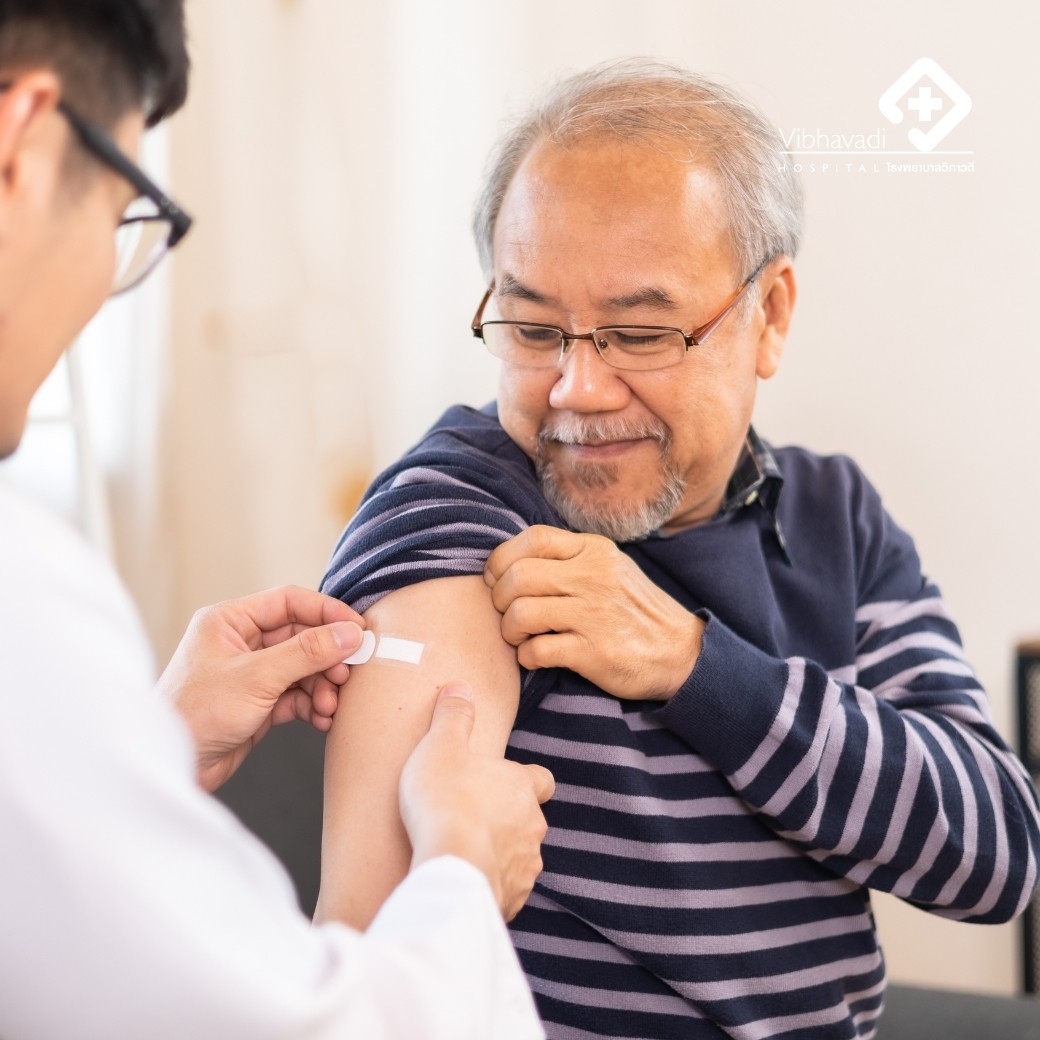
โรค RSV ในผู้ใหญ่ โรคที่อันตรายและเป็นภัยเงียบที่ผู้ใหญ่ยังไม่รู้จัก
โรค RSV ในผู้ใหญ่ โรคที่อันตรายและเป็นภัยเงียบที่ผู้ใหญ่ยังไม่รู้จัก
โรคปลอกหุ้มเอ็นข้อมืออักเสบ (เดอกาแวง De-quervain's) โรคยอดฮิตของคนใช้ข้อมือเยอะ
โรคปลอกหุ้มเอ็นข้อมืออักเสบ (เดอกาแวง De-quervain's) โรคยอดฮิตของคนใช้ข้อมือเยอะ


